Nova ressonância odontológica promete diagnósticos precoces e seguros
Já pensou fazer uma ressonância odontológica sem radiação, focada na boca e nos tecidos moles? Imagens mais detalhadas prometem diagnósticos mais cedo — bora entender como isso pode mudar sua ida ao dentista.
O que é a ressonância odontológica e por que ela importa
A ressonância odontológica é uma ressonância magnética voltada para boca e mandíbula. Ela usa campo magnético e ondas de rádio. Não emite radiação ionizante. Por isso, é segura em muitos casos. O exame gera imagens nítidas de tecidos moles e ossos. Assim, o dentista vê detalhes que o raio-x não mostra bem. Serve para diagnóstico e para planejar tratamentos com mais precisão.
Como funciona na prática
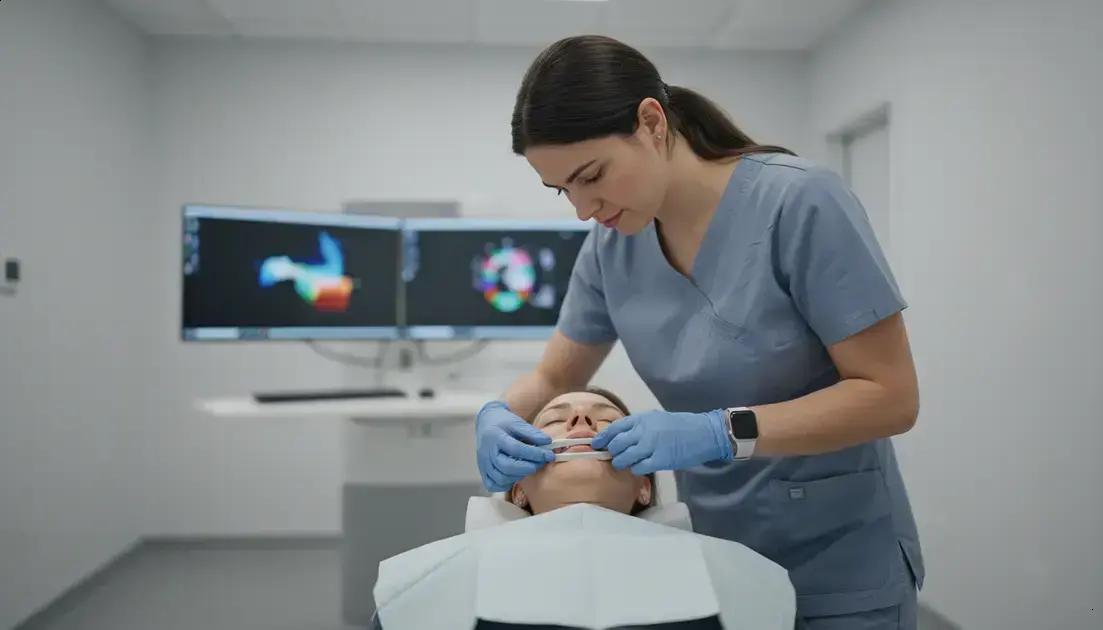
O paciente deita na mesa do equipamento. Um tecnólogo posiciona uma bobina pequena ao redor da face e do maxilar. Essa bobina capta o sinal da região examinada. O exame dura, em média, de 20 a 40 minutos. É normal ouvir ruídos altos durante a aquisição das imagens. Protetores auriculares ajudam a reduzir o incômodo. Em alguns casos, usa-se contraste à base de gadolínio. Ele realça vasos e inflamações e, geralmente, tem bom perfil de segurança. O segredo é ficar parado para a imagem sair bem nítida.
O que ela mostra com clareza
A ressonância odontológica destaca tecidos moles com grande detalhe. Ela também avalia ossos de forma funcional, como o edema ósseo. Isso complementa exames com radiação, como a tomografia.
- ATM (articulação temporomandibular): disco articular, ligamentos e inflamações.
- Músculos mastigatórios: espasmos, sobrecarga e sinais de bruxismo.
- Nervos faciais e alveolar inferior: trajetos e compressões após extrações ou traumas.
- Glândulas salivares: sialadenite, cálculos, cistos e tumores.
- Lesões de partes moles: cistos, inflamações e tumores iniciais.
- Ossos da face: edema, fraturas ocultas e alterações da medula óssea.
- Região periápice e periodonto: inflamação ao redor das raízes e tecidos de suporte.
- Implantes e enxertos: relação com tecidos moles e sinais de complicação.
Por que isso importa para você
Ver cedo o que está errado muda o tratamento. A imagem detalhada orienta decisões mais seguras. Isso reduz tentativas e erros. Em dor orofacial e disfunção da ATM, o exame esclarece a causa. Em ortodontia e cirurgia, ajuda no planejamento preciso. Em implantodontia, mostra tecidos moles e estruturas vitais, como nervos. Tudo isso acontece sem radiação, o que é um grande diferencial. Outro ponto importante é o acompanhamento. A ressonância permite comparar fases do tratamento com confiança.
Quem deve considerar e cuidados básicos
O exame pode ser indicado por dentistas e cirurgiões bucomaxilofaciais. Também pode ser solicitado por radiologistas odontológicos.
- Dor na ATM, travamento, estalos ou limitação para abrir a boca.
- Dor muscular na face, suspeita de bruxismo e sobrecarga mastigatória.
- Parestesia após extração, cirurgia ou implante, para avaliar nervos.
- Suspeita de cistos, tumores ou inflamações de glândulas salivares.
- Planejamento cirúrgico e ortodôntico com foco em segurança.
Existem cuidados e limitações. Marcapasso não compatível e implantes ferromagnéticos podem impedir o exame. Aparelhos ortodônticos e próteses metálicas geram artefatos na imagem. O time avalia caso a caso antes da realização. Quem tem ansiedade ou claustrofobia pode discutir estratégias com a equipe. Lembre-se de levar exames anteriores. Eles ajudam a comparar achados e evitam repetições desnecessárias. Assim, a ressonância odontológica entrega valor real ao seu diagnóstico.
Como funciona o equipamento dedicado à cavidade bucal
O equipamento dedicado à cavidade bucal é ajustado para boca, mandíbula e ATM. Ele usa campo magnético e ondas de rádio. Não há radiação ionizante, o que aumenta a segurança. O foco é capturar detalhes de tecidos moles e estruturas finas. Isso ajuda muito na ressonância odontológica, com planos precisos e alta definição.
O sistema combina ímã, gradientes e rádio frequência. A peça chave é a bobina maxilofacial. Ela fica próxima da face e da mandíbula. Assim, capta sinal forte e melhora a resolução. O campo de visão é menor e bem direcionado. Desse modo, são vistos ligamentos, discos e glândulas com nitidez.
Componentes principais e o que fazem
- Ímã: gera o campo estável para alinhar prótons e formar a base do sinal.
- Gradientes: criam variações controladas no campo e definem o mapeamento espacial.
- Rádio frequência: emite pulsos e recebe o retorno do corpo, que vira imagem.
- Bobina dedicada: pequena, anatômica e sensível, otimiza sinal na cavidade bucal.
- Mesa e apoios: estabilizam cabeça e mandíbula para reduzir tremor e borrões.
- Console e software: guiam protocolos, ajustam sequência e realizam controle de qualidade.
Posicionamento e preparo do paciente
- Triagem de segurança com formulário magnético e revisão de implantes e próteses.
- Remoção de objetos metálicos soltos, maquiagem com partículas e piercings móveis.
- Paciente deita em decúbito dorsal, com cabeça apoiada em coxins.
- Colocação de protetores auriculares por causa do ruído dos gradientes.
- A bobina maxilofacial envolve a região do queixo e do maxilar.
- Uso de espaçador suave entre os dentes, quando indicado, para posição estável.
- Comunicação por interfone e botão de chamada durante toda a aquisição.
- Teste rápido de posicionamento e imagens piloto para centralização fina.
Sequências e modos de imagem
- T1: mostra anatomia e gordura, útil para margens e planos cirúrgicos.
- T2: destaca líquidos e inflamação, ótimo para disco e derrame articular.
- Proton Density (PD): equilibra detalhe e contraste em estruturas finas.
- STIR ou FatSat: suprime gordura e realça edema ósseo e partes moles.
- Dixon: separa água e gordura, ajudando na avaliação uniforme.
- 3D isotrópico: fatias finas, com reconstruções precisas em qualquer plano.
- DWI (difusão): avalia restrição, útil em lesões e inflamações ativas.
- Dinâmica com gadolínio, quando indicado: realça glândulas e inflamações, com explicação prévia.
Qualidade de imagem e como reduzir artefatos
- Aparelhos ortodônticos podem gerar distorções metálicas na ressonância magnética.
- Protocolos com redução de metal ajudam a recuperar detalhes úteis.
- Alinhar planos ao arco dental diminui borrões e melhora o foco.
- Imobilização suave e instruções claras reduzem movimento e repetição.
- Sequências rápidas encurtam o tempo e mantêm boa definição.
- Aberta e fechada de boca para ATM mostram disco e função articular.
- Ajuste de shimming local melhora uniformidade e contraste nas imagens.
Segurança e operação do exame
- O exame é sem radiação e segue checagens rigorosas de segurança.
- Marcapassos e implantes devem ser compatíveis com RM, confirmados antes.
- O tecnólogo posiciona a bobina e monitora o paciente o tempo todo.
- O radiologista define o protocolo e revisa as imagens de controle.
- Claustrofobia leve pode ser gerida com orientação e pausas programadas.
- Tempo típico entre 20 e 40 minutos, conforme a região estudada.
No fim, o equipamento dedicado à cavidade bucal entrega imagens focadas e claras. Ele aumenta a precisão do diagnóstico na ressonância odontológica. E faz isso com conforto e alto padrão de segurança.
Segurança, qualidade de imagem e aprovações internacionais
A segurança em ressonância odontológica começa antes de ligar o equipamento. A equipe faz a triagem completa. Implantes, próteses e marcapassos precisam de verificação. Objetos soltos e metálicos devem ser removidos. O exame não usa radiação ionizante. Isso reduz riscos para o paciente e para a equipe. Em raros casos, o contraste com gadolínio é indicado. Nesses casos, avalia-se função renal e histórico de alergias. O tecnólogo acompanha o paciente durante todo o processo.
Boas práticas de segurança
- Checklist de segurança magnética e conferência de documentação de implantes.
- Espaço livre de itens ferromagnéticos, como chaves e cartões.
- Comunicação por interfone e botão de alerta sempre à mão.
- Protetor auricular para reduzir o ruído dos gradientes.
- Imobilização suave da cabeça e da mandíbula para evitar movimento.
- Pausa programada caso o paciente relate desconforto ou ansiedade.
Qualidade de imagem: fatores que fazem diferença
A qualidade de imagem depende do sinal e da estabilidade. A bobina dedicada de face aumenta o sinal. Ela fica próxima à cavidade bucal. Isso melhora a resolução e o contraste das estruturas finas. O posicionamento correto reduz borrões por movimento. Sequências rápidas ajudam a manter detalhes nítidos.
- SNR (relação sinal-ruído): indica quão claro é o sinal útil.
- CNR (contraste-ruído): mostra como diferenciar tecidos parecidos.
- Espessura de corte fina: destaca ligamentos, discos e glândulas.
- Supressão de gordura: realça edema e inflamação de forma consistente.
- Protocolos com redução de metal: minimizam artefatos de aparelhos dentários.
Controle de qualidade e padronização
Rotinas de controle garantem repetibilidade e confiança clínica. O tecnólogo verifica imagens piloto e centraliza a área. O radiologista ajusta o protocolo conforme a indicação. Testes periódicos em fantomas avaliam estabilidade do sistema. O software sinaliza desvios de calibração e aquecimento. Relatórios seguem terminologia padronizada e facilitam a comparação entre exames.
- Checklist de pré-exame e validação de parâmetros chave.
- Revisão de artefatos antes de seguir para as sequências longas.
- Registros de manutenção, limpeza de bobinas e inspeção visual.
- Treinamento contínuo da equipe com casos auditados.
Aprovações e conformidade internacional
Fabricantes buscam aprovações em mercados regulados. Nos Estados Unidos, a FDA avalia segurança e desempenho. A rota comum é 510(k) ou De Novo, conforme o risco. Na União Europeia, vale a Marcação CE sob o MDR. Ela indica conformidade com requisitos essenciais. Normas como IEC 60601 tratam de segurança elétrica. A ISO 13485 rege o sistema de gestão da qualidade. No Brasil, o registro passa pela Anvisa, com documentação técnica e clínica.
- Etiquetas e manuais descrevem compatibilidades e condições de uso.
- Atualizações de software seguem controle de versão validado.
- Rastreabilidade de peças e bobinas garante suporte e recall, se necessário.
Sinais de qualidade na prática clínica
- Imagens nítidas da ATM e dos tecidos moles, com contraste estável.
- Protocolos ajustados ao objetivo clínico, sem tempo extra desnecessário.
- Relatórios claros, com achados e limitações explicitados.
- Segurança priorizada, do agendamento ao pós-exame, sem atalhos.
Chegada ao Brasil, custos, formação e próximos passos
A ressonância odontológica começa a ganhar espaço em centros de diagnóstico. A adoção tende a ser gradual. Grandes capitais costumam receber as primeiras unidades. Parcerias com universidades aceleram pesquisa e formação. A oferta depende de importação, registro e treinamento da equipe. Clínicas odontológicas integradas devem criar fluxos com serviços de imagem. Hospitais com radiologia forte podem liderar a incorporação.
Disponibilidade e onde realizar
- Centros privados de imagem em São Paulo, Rio e capitais do Sul e Nordeste.
- Hospitais universitários com radiologia e estomatologia atuantes em pesquisa clínica.
- Clínicas odontológicas com convênio técnico com serviços de ressonância magnética.
- Telelaudo para regiões com menor oferta, com envio seguro de estudos DICOM.
- Expansão por demanda de ATM, glândulas salivares e dor orofacial.
Custos e formas de pagamento
O preço varia por cidade, protocolo e uso de contraste. Valores de referência no setor privado ficam entre R$ 800 e R$ 2.500. Exames com dinâmica da ATM ou 3D tendem a custar mais. Laudo especializado e urgência também influenciam.
- Pagamento particular com pacote que inclui imagens e laudo digital.
- Convênios cobrem conforme diretriz e auditoria do plano.
- SUS pode ofertar em casos específicos, conforme protocolos locais.
- Taxa adicional para contraste à base de gadolínio, quando indicado.
- Segunda leitura opcional em casos complexos, cobrada à parte.
Transparência ajuda na decisão. Peça orçamento detalhado antes do agendamento. Confirme se o valor inclui mídia, portal online e eventuais repetições de sequência.
Formação e qualificação da equipe
- Tecnólogo em radiologia: posiciona, opera sequências e conduz checagens de segurança.
- Radiologista ou radiologista odontológico: define protocolo e emite laudo.
- Dentista solicitante: indica a região, descreve sintomas e integra o plano de cuidado.
- Físico médico: dá suporte em qualidade de imagem, segurança e calibração.
Competências-chave incluem anatomia maxilofacial, protocolos de ATM e supressão de gordura. Treinamento prático em bobinas dedicadas melhora a qualidade de imagem. Simulações reduzem tempo de mesa e repetição. Educação continuada mantém a equipe atualizada. Revisões de casos em conjunto alinham critérios de laudo e linguagem padronizada.
Fluxo de encaminhamento e integração
- Guia clínica clara com hipótese diagnóstica e lateralidade, quando houver.
- Revisão de aparelhos metálicos e compatibilidades antes do exame.
- Entrega em DICOM e visualizador, com série T1, T2, PD e 3D quando indicado.
- Laudo estruturado destaca achados, limitações e recomendações objetivas.
- Integração com software odontológico para planejamento de cirurgia e implantes.
Comunicação entre radiologia e odontologia evita retrabalho. Reuniões rápidas resolvem dúvidas sobre o disco da ATM, nervos e glândulas. Fotos intraorais e dados clínicos enriquecem a correlação.
Próximos passos no país
- Protocolos brasileiros para reduzir artefatos de aparelhos ortodônticos.
- Estudos multicêntricos sobre dor orofacial e disfunção temporomandibular.
- Expansão para cidades médias com apoio de telemedicina.
- Diretrizes de indicação para planos de saúde e SUS.
- Métricas de qualidade: SNR, CNR e taxa de repetição por movimento.
- Capacitação formal em cursos de curta duração e residências.
- Ferramentas de IA para segmentar tecidos moles e agilizar o laudo.
- Campanhas educativas para pacientes e dentistas sobre quando indicar.
FAQ — Ressonância odontológica e diagnóstico maxilofacial
O que é a ressonância odontológica e para que serve?
É uma ressonância magnética focada em boca, mandíbula e ATM. Mostra tecidos moles com alta definição, sem radiação. Ajuda no diagnóstico de dor orofacial, disfunção da ATM, lesões de glândulas salivares, nervos e planejamento cirúrgico e de implantes.
A ressonância odontológica é segura? Quem não deve fazer?
O exame não usa radiação ionizante e segue checagens de segurança. Marcapassos e implantes metálicos precisam ser compatíveis com RM. Em casos raros, usa-se contraste à base de gadolínio, com avaliação prévia da função renal e histórico de alergias.
Qual a diferença para tomografia ou raio-x?
A tomografia e o raio-x mostram muito bem os ossos e usam radiação. A ressonância odontológica destaca tecidos moles, disco da ATM, nervos e inflamação, sem radiação. Os exames se complementam e o dentista indica o mais adequado ao caso.
Quanto custa e os planos de saúde cobrem?
Valores variam por cidade, protocolo e contraste, geralmente entre R$ 800 e R$ 2.500. Alguns planos cobrem conforme diretrizes e auditoria. No SUS, a oferta é limitada e depende de serviços habilitados. Peça orçamento detalhado antes do agendamento.
Como é o exame na prática? Dói? Precisa de preparo?
Você deita na mesa e uma bobina pequena é posicionada na face. O exame dura cerca de 20 a 40 minutos. Faz barulho, então usam protetores auriculares. Normalmente não dói e não precisa jejum. Retire objetos metálicos e informe sobre próteses e implantes.
Aparelhos ortodônticos e implantes atrapalham as imagens?
Metais podem gerar artefatos, que são distorções na imagem. A equipe ajusta protocolos para reduzir esses efeitos. Em alguns casos, espaçadores e posicionamento específico ajudam. Leve informações sobre seu aparelho ou implante para melhor planejamento.








